Apendicite em 2025: 3 reviravoltas surpreendentes do novo guideline global que você precisa conhecer
- 31 de jan.
- 4 min de leitura
O fim da corrida para a sala de cirurgia?
Poucas palavras no vocabulário médico evocam uma imagem tão imediata quanto "apendicite": a dor súbita, a ida apressada para o hospital e a inevitável corrida para a sala de cirurgia. Essa visão clássica, quase um rito de passagem para muitos cirurgiões e um medo universal para pacientes, está passando por uma transformação silenciosa, mas profunda. A prova disso acaba de ser publicada em janeiro de 2026 na prestigiosa revista JAMA Surgery: o "Jerusalem Guideline 2025", a mais recente e abrangente atualização global sobre o tema.
Este novo guia, fruto do consenso de especialistas, não apenas confirma tendências, mas também estabelece novas regras que desafiam décadas de senso comum. No entanto, como os próprios especialistas que o debatem apontam, muitas de suas recomendações são baseadas em evidências de qualidade "baixa ou muito baixa", o que abre espaço para interpretação e torna o debate clínico ainda mais vital. Com base em uma discussão franca entre cirurgiões, destilamos os três pontos mais impactantes e contraintuitivos deste documento, revelando um futuro onde o tratamento da apendicite se torna mais inteligente, mais nuançado e, surpreendentemente, menos dependente do bisturi.
O diagnóstico tem um novo rei (e não há mais espaço para dúvidas)
A tomografia é a regra, não a exceção
Por anos, o diagnóstico de apendicite viveu em uma zona cinzenta, um debate constante entre a agilidade do ultrassom e a precisão da tomografia computadorizada (TC). O guideline de 2025 encerra essa discussão de forma categórica: a TC é agora consolidada como o método de imagem preferencial para diagnosticar apendicite na grande maioria dos cenários, especialmente em pacientes idosos e obesos, onde o ultrassom costuma falhar.
O elemento realmente surpreendente, no entanto, é a força dessa recomendação. Ela é tão robusta que chega a quebrar um dos maiores tabus da radiologia: o guia endossa o uso de protocolos de TC com baixa dose de radiação até mesmo para crianças, quando necessário. Essa mudança reflete uma nova prioridade: a certeza diagnóstica absoluta antes de uma intervenção invasiva. Essa clareza é crucial não apenas para a segurança do paciente, mas também para a confiança do cirurgião.
Para mim, a visão do cirurgião de sobreaviso é essa: ele não vai sair de casa na dúvida se vai operar um apêndice ou não. Ele vai sair de casa se tiver certeza absoluta que é apendicite aguda.
Apesar da aparente clareza do guideline, a aplicação no mundo real não é tão "preto no branco".
Como alguns cirurgiões argumentam, essa abordagem focada na apendicite pode simplificar a complexidade de uma emergência. O que fazer quando a TC é negativa para apendicite, mas o paciente continua com dor? A investigação não termina ali. Essa tensão mostra que, embora o guia forneça uma direção clara, o julgamento clínico continua sendo a peça central para navegar nas incertezas do pronto-socorro.
A "diverticulitização" da apendicite
Nem toda apendicite terminará em cirurgia (e isso pode se tornar comum)
Se a ideia de tratar apendicite com antibióticos ainda soa estranha, prepare-se: o tratamento não operatório para casos não complicados está mais forte e validado do que nunca. O guideline reforça essa abordagem como uma alternativa segura e viável. O ponto mais contraintuitivo, no entanto, é que os melhores candidatos para evitar a cirurgia são justamente os casos "filé" — aqueles pacientes jovens e saudáveis, em quem a cirurgia laparoscópica seria mais simples, rápida e segura.
A mudança mais radical, porém, é a nova recomendação de não realizar a cirurgia de remoção do apêndice (a chamada apendicectomia de intervalo), que era um procedimento padrão para evitar futuras crises, após o sucesso do tratamento clínico. Agora, o guia sugere que, para muitos adultos, se os antibióticos funcionaram, o caso pode ser encerrado. Essa abordagem alimenta uma previsão visionária sobre o futuro da doença, comparando-a à diverticulite — uma condição inflamatória com episódios recorrentes que são gerenciados clinicamente e nem sempre levam a uma cirurgia.
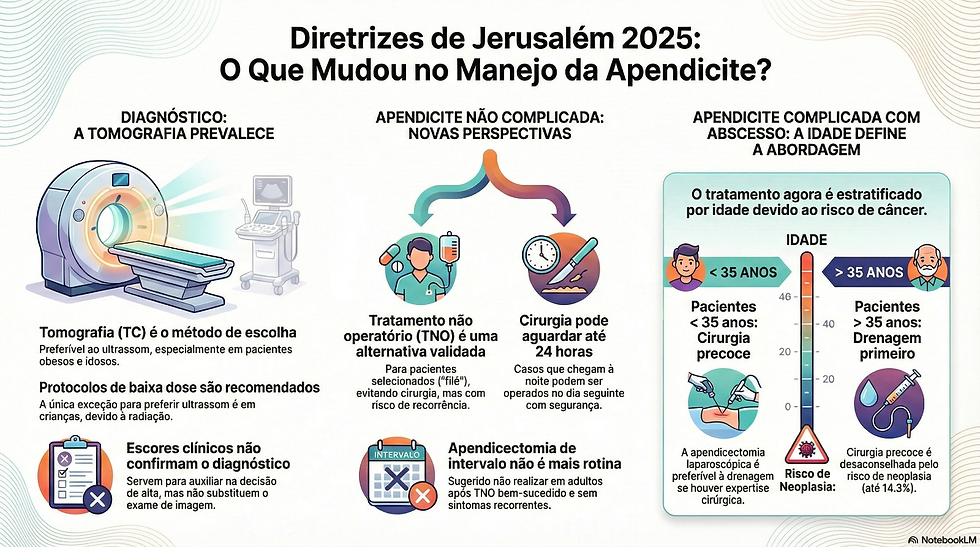
A idade agora define o tratamento do abscesso
35 anos: a nova linha divisória que determina se você opera ou drena
Talvez a recomendação mais específica do novo guia seja sobre como tratar a apendicite complicada com abscesso. O guideline traça uma linha clara na areia, e essa linha é a idade. A nova diretriz é explícita:
Pacientes com menos de 35 anos: A indicação é de cirurgia laparoscópica precoce para remover o apêndice e drenar o abscesso de uma vez.
Pacientes com 35 anos ou mais: A cirurgia precoce é ativamente desaconselhada.
Este ponto, no entanto, já é alvo de debate entre especialistas, com alguns apontando que estudos mais recentes sugerem um ponto de corte mais próximo dos 40 anos, mostrando como a ciência por trás dessas regras está em constante evolução. O motivo da divisão é o risco de um câncer oculto no apêndice — um risco que, segundo estudos clássicos na área, pode chegar a 40% em apendicites complicadas e que o guia cita como sendo de até 14.3%. Em pacientes mais velhos, operar um abscesso agudamente poderia espalhar células tumorais. Para eles, a abordagem preferencial passa a ser a drenagem, seguida de investigação e uma cirurgia oncológica planejada.
Ainda assim, essa tendência de intervir menos gera um receio entre alguns cirurgiões: o de que a drenagem se torne uma forma de evitar procedimentos complexos, adiando a resolução definitiva do problema.
A discussão real, no entanto, é mais sutil. O debate não é sobre se devemos drenar, mas quando. Como outros especialistas apontam, drenar um abscesso minúsculo que poderia ser resolvido cirurgicamente pode ser "constrangedor", mas para coleções grandes e complexas, a drenagem é uma ferramenta valiosa. A preocupação é evitar que uma regra "tamanho único" seja aplicada indiscriminadamente, ignorando a complexidade de cada caso.
Uma nova era para um velho problema
O Jerusalem Guideline 2025 deixa claro que o tratamento da apendicite está abandonando a abordagem de "tamanho único". A decisão de operar, drenar ou tratar com antibióticos está se tornando mais detalhada, menos "preto no branco", e cada vez mais personalizada com base na idade do paciente, na gravidade da apresentação e, inclusive, em suas próprias preferências.
A apendicite não deixa de ser uma condição séria, mas sua gestão está evoluindo para um modelo mais analítico e menos reativo. Será que, no futuro, uma crise de apendicite será tratada mais como um evento a ser gerenciado do que uma sentença de cirurgia imediata? O novo guideline sugere que este futuro já começou.
%20(1).png)



Comentários