Diretrizes para diagnóstico e manejo de lesões vasculares cervicais (AAST-WSES)
- 18 de mar.
- 5 min de leitura
Este blog sintetiza as recomendações e evidências das diretrizes conjuntas da American Association for The Surgery of Trauma (AAST) e da World Society of Emergency Surgery (WSES) a respeito das lesões vasculares cervicais (LVC).
Sumário
As lesões vasculares cervicais representam aproximadamente 10% de todos os traumas vasculares, com impactos significativos na morbidade e mortalidade. O manejo dessas lesões evoluiu significativamente com o advento de protocolos de triagem baseados em evidências e tecnologias de imagem não invasivas.
Principais conclusões:
Risco de AVC: lesões cerebrovasculares contusas (BCVI) não tratadas resultam em acidente vascular cerebral (AVC) em até 20% dos pacientes. A maioria dos AVCs ocorre nas primeiras 48 horas após a admissão.
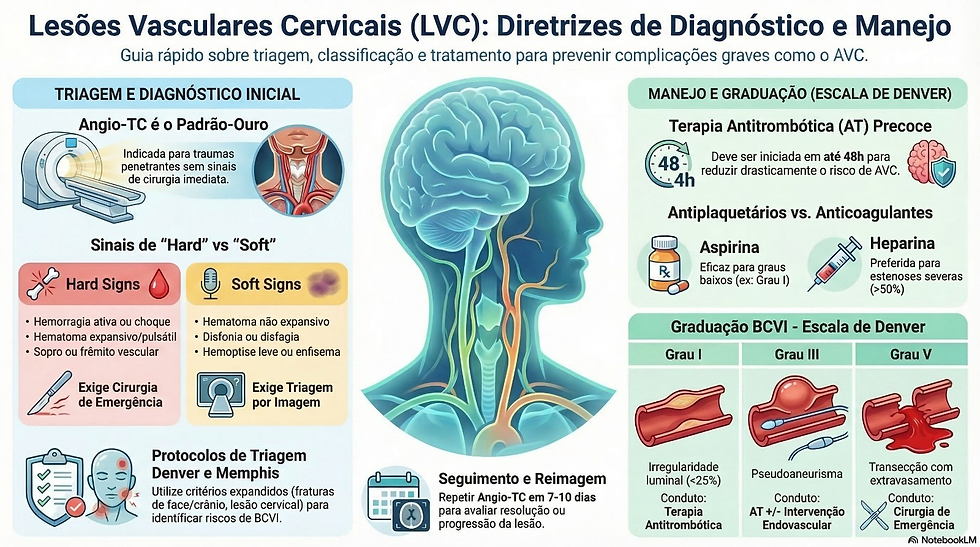
Triagem e diagnóstico: a Angiotomografia Computadorizada (CTA) é o padrão-ouro para triagem tanto em traumas contusos quanto penetrantes. O uso de critérios de triagem (como os de Denver ou Memphis) é essencial para a detecção precoce.
Terapia Antitrombótica (AT): é a base do tratamento para BCVI. A iniciação precoce, mesmo em pacientes com traumatismo cranioencefálico (TCE) concomitante, é geralmente segura e reduz drasticamente o risco de AVC.
Manejo cirúrgico: intervenções imediatas são reservadas para instabilidade hemodinâmica ou "sinais duros" de lesão vascular. A abordagem anatômica por zonas está sendo substituída por uma abordagem guiada por CTA ("no-zone approach").
Prognóstico: o fator preditivo mais forte para mortalidade e resultados desfavoráveis a longo prazo é a presença de déficit neurológico ou AVC estabelecido no momento da apresentação.
Epidemiologia e mecanismos de lesão
As lesões vasculares cervicais afetam igualmente pacientes adultos e pediátricos. A distribuição dos mecanismos de lesão é a seguinte:
Trauma penetrante (65%): lesões nas artérias carótida e vertebral ocorrem em cerca de 25% dos pacientes com trauma cervical penetrante. Nos EUA, dois terços resultam de ferimentos por arma de fogo (FAF), enquanto em outras regiões, como a África do Sul, ferimentos por arma branca (FAB) são mais comuns.
Trauma contuso (35%): a incidência de BCVI (Blunt Cerebrovascular Injury) é de 1% a 3% em pacientes traumatizados, mas pode ser subdiagnosticada sem protocolos de triagem. Os mecanismos mais comuns são acidentes automobilísticos (50%) e quedas (18%).
Distribuição por vaso e risco de AVC
Vaso Acometido | Frequência relativa | Risco de AVC |
Artéria Carótida Interna (ICA) | 47% | 11,7% |
Artéria Vertebral (VA) | 53% | 6,7% |
A artéria vertebral é mais comumente lesionada, mas a carótida interna apresenta maior risco de AVC devido ao fluxo colateral via Círculo de Willis.
Avaliação inicial e diagnóstico
A avaliação inicial segue os protocolos padrão de suporte de vida no trauma (ATLS), focando em via aérea, respiração e circulação.
Identificação de sinais clínicos
As LVC (Lesões Vasculares Cervicais) são categorizadas pela presença de critérios maiores (indicação de cirurgia imediata) ou menores (indicação de triagem por imagem).
Critérios maiores (intervenção imediata) | Critérios menores (triagem por imagem) |
Hemorragia ativa ou hematoma expansivo | Ocorrência venosa ou hematoma não expansivo |
Choque não responsivo a fluidos | Disfonia ou disfagia |
Bruit ou frêmito na área da lesão | Hemoptise menor |
Hemoptise ou hematemese massiva | Enfizema subcutâneo |
AVC em evolução ou déficit neurológico focal |
Protocolos de triagem
Para traumas contusos, as diretrizes recomendam o uso dos Critérios de Denver ou Memphis. Pacientes com fraturas de base de crânio, fraturas complexas de face (LeFort II ou III), fraturas de coluna cervical ou TCE grave (GCS < 6) devem ser rastreados para BCVI.
Modalidades de imagem
CTA (Angiotomografia): estudo de escolha pela alta sensibilidade e especificidade. Permite avaliar tecidos moles, estruturas esqueléticas e trajetórias de projéteis.
DSA (Angiografia por Subtração Digital): indicada se a CTA for equívoca ou se houver alta suspeita clínica com CTA negativa.
Ultrassom Duppler: considerado apenas em ambientes com recursos limitados; possui baixa sensibilidade para segmentos ósseos das artérias.
Classificação de lesões (Sistema de Denver)
A gravidade da BCVI é classificada em cinco graus, o que orienta a estratégia de manejo:
Grau | Descrição da lesão |
I | Irregularidade luminal ou dissecção com <25% de estreitamento. |
II | Dissecção ou hematoma intramural com >25% de estreitamento ou flap intimal. |
III | Pseudoaneurisma. |
IV | Oclusão total do vaso. |
V | Transecção com extravasamento livre de contraste. |
Manejo não operatório e terapia médica
O tratamento médico com terapia antitrombótica (AT) é a intervenção fundamental para BCVI, visando reduzir a morbidade neurológica.
Iniciação: deve ser iniciada assim que viável, idealmente dentro das primeiras 48 horas (janela crítica para a maioria dos AVCs pós-traumáticos).
Escolha da terapia: a escolha entre antiplaquetários (aspirina ou clopidogrel) e anticoagulação plena (heparina) é controversa. Estudos sugerem que antiplaquetários são não inferiores e apresentam menor risco de hemorragia. A heparina pode ser considerada para lesões de alto grau (>50% de estenose).
TCE concomitante: a iniciação precoce de AT em pacientes com TCE estável ou lesão de órgão sólido é considerada segura após discussão multidisciplinar.
Duração: recomenda-se a manutenção da terapia por 3 a 6 meses para lesões estáveis documentadas.
Monitoramento e imagem de controle
Pacientes com graus I e II podem se beneficiar de nova imagem em 7 a 10 dias, pois muitas lesões resolvem espontaneamente.
Progressão da lesão ocorre em cerca de 10% das lesões de grau I e 27% das de grau II, podendo exigir mudança na conduta.
Manejo cirúrgico e intervenções
Abordagem operatória aberta
Indicada primariamente para trauma penetrante com instabilidade hemodinâmica ou sinais duros.
Transição de paradigma: a exploração baseada em zonas anatômicas (I, II, III) está em desuso, dando lugar ao "no-zone approach" guiado por CTA em pacientes estáveis.
Técnicas: reparo primário, angioplastia com retalho ou enxertos de interposição. O uso de shunts carotídeos deve ser considerado se o clampeamento prolongado for necessário para evitar isquemia cerebral.
Controle de danos: tamponamento com balão de sonda de Foley pode ser usado para controle temporário de hemorragias em trajetos de difícil acesso.
Intervenção Endovascular (EI)
Ganha espaço no manejo de BCVI e traumas penetrantes estáveis em vasos de difícil acesso (como a carótida distal ou artéria vertebral).
Indicações: pseudoaneurismas grandes (>9 mm), progressão da lesão apesar da terapia médica ou sintomas neurológicos persistentes.
Modalidades: stents, molas (coiling), trombectomia e embolização.
Limitações: o uso de stents não elimina a necessidade de terapia antitrombótica.
Resultados e prognóstico
A mortalidade geral por LVC penetrante é estimada em 11%, podendo chegar a 50% em casos de lesões vasculares maiores. No trauma contuso, a mortalidade hospitalar gira em torno de 16%.
Fatores determinantes de desfecho:
Estado neurológico inicial: pacientes que apresentam déficits neurológicos na admissão têm mortalidade significativamente maior (32% vs. 15%) e menor chance de retorno para casa (14% vs. 42%).
Causa da morte: as principais causas são infarto cerebral, hemorragia e obstrução das vias aéreas.
Recorrência: o risco de AVC recorrente em um ano para dissecções cervicais é de cerca de 3%, independentemente da presença de pseudoaneurisma.
%20(1).png)



Comentários